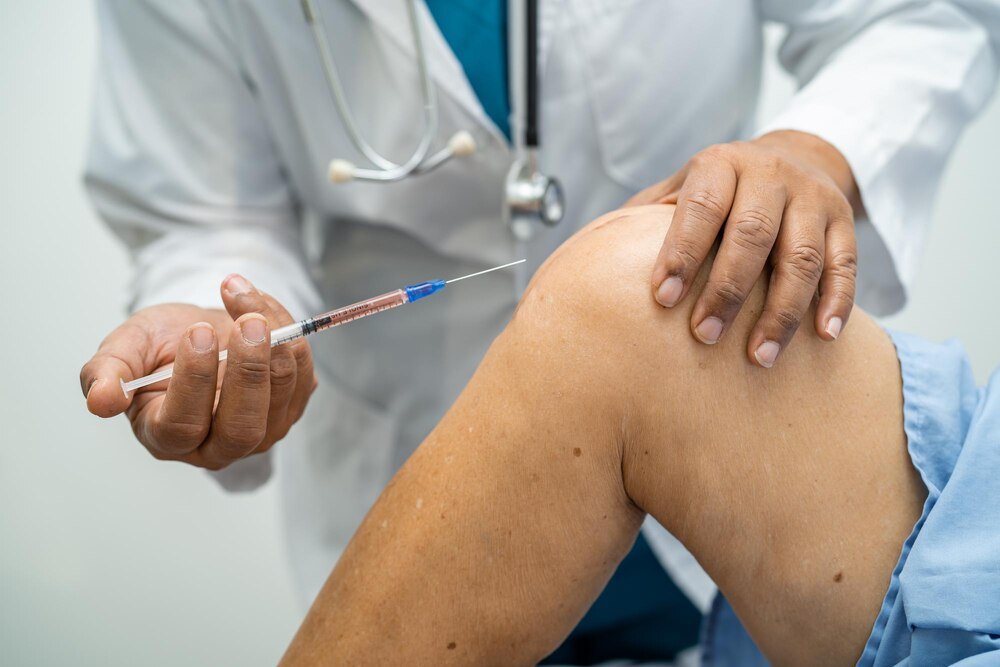
Zastrzyki z osocza bogatopłytkowego (PRP) to terapia, która wykorzystuje własną krew pacjenta do stymulacji procesów regeneracyjnych w uszkodzonych stawach. Krew jest pobierana, wirowana w specjalnej wirówce, a następnie oddzielone osocze z wysokim stężeniem płytek krwi wstrzykiwane bezpośrednio w okolice kolana. Choć metoda zyskuje popularność dzięki swojej naturalności i obiecującym efektom, każda interwencja medyczna niesie ze sobą ryzyko działań niepożądanych. Przed podjęciem decyzji o terapii warto poznać pełen obraz możliwych konsekwencji – zarówno tych typowych, jak i rzadziej występujących.
Ból i obrzęk po zabiegu
Bezpośrednio po wstrzyknięciu osocza większość pacjentów odczuwa nasilony ból w miejscu iniekcji, który może być intensywniejszy niż dolegliwości przed zabiegiem. To naturalna reakcja tkanek na wprowadzenie substancji i mechaniczne uszkodzenie podczas nakłucia. Dyskomfort zazwyczaj nasila się w ciągu pierwszych 24-48 godzin.
Obrzęk wokół stawu kolanowego pojawia się u znacznej części osób poddanych terapii. Kolano może być cieplejsze w dotyku, lekko zaczerwienione i sztywne. Te objawy wynikają z lokalnej reakcji zapalnej – paradoksalnie pożądanej w tym przypadku, bo to właśnie ona uruchamia procesy naprawcze. Problem w tym, że w pierwszych dniach znacznie utrudnia to normalne funkcjonowanie.
Nasilenie bólu i obrzęku różni się między pacjentami. Niektórzy porównują dyskomfort do lekkiego skaleczenia, inni mówią o bólu uniemożliwiającym chodzenie bez kulii. Wiele zależy od stopnia uszkodzenia stawu przed zabiegiem, precyzji wykonania iniekcji oraz indywidualnej wrażliwości na ból.
Pierwsze 2-3 dni po zastrzyku to zazwyczaj najtrudniejszy okres – ból może być na tyle intensywny, że wymaga stosowania zimnych okładów i ograniczenia aktywności fizycznej.
Zakażenie miejsca wstrzyknięcia
Chociaż ryzyko zakażenia jest stosunkowo niskie (szacuje się je na około 0,1-1% zabiegów), stanowi najpoważniejsze potencjalne powikłanie. Każde nakłucie skóry i tkanek głębszych stwarza furtkę dla bakterii, nawet przy zachowaniu pełnej aseptyki.
Objawy zakażenia mogą pojawić się w ciągu kilku dni po zabiegu. Należą do nich: narastający ból, który nie ustępuje po kilku dniach, znaczne zaczerwienienie wykraczające poza bezpośrednią okolicę wkłucia, gorączka, dreszcze oraz ropna wydzielina z miejsca nakłucia. Zakażenie wewnątrzstawowe (septyczne zapalenie stawu) to stan wymagający natychmiastowej interwencji medycznej.
Czynniki zwiększające ryzyko zakażenia to: cukrzyca, osłabiony układ odpornościowy, przyjmowanie leków immunosupresyjnych, otyłość oraz przewlekłe choroby skóry. Osoby z tymi schorzeniami powinny szczególnie uważnie obserwować miejsce wstrzyknięcia w pierwszym tygodniu po zabiegu.
Reakcje alergiczne i nadwrażliwość
Teoretycznie zastrzyki z własnego osocza powinny być całkowicie bezpieczne pod względem alergicznym – w końcu organizm nie powinien reagować na własne komórki. Praktyka pokazuje jednak, że reakcje nadwrażliwości zdarzają się częściej niż zakładano.
Substancje dodatkowe jako źródło alergii
Problem często leży nie w samym osoczu, ale w dodatkach używanych podczas przygotowania lub podania preparatu. Antykoagulanty zapobiegające krzepnięciu krwi podczas wirowania, aktywatory płytek (czasem stosowane dla wzmocnienia efektu) czy środki znieczulające dodawane do iniekcji – wszystkie mogą wywołać reakcję alergiczną.
Objawy mogą być lokalne (nasilona wysypka, świąd, pokrzywka wokół miejsca wstrzyknięcia) lub ogólnoustrojowe (trudności w oddychaniu, obrzęk twarzy, nagły spadek ciśnienia). Reakcje anafilaktyczne są rzadkie, ale możliwe – szczególnie u osób z historią alergii na leki czy substancje chemiczne.
Przed zabiegiem warto dokładnie omówić z lekarzem wszystkie przebyte reakcje alergiczne. Jeśli kiedykolwiek wystąpiła nadwrażliwość na cytryniany (powszechny antykoagulant w preparatach PRP) lub lidokainę, należy to zgłosić.
Uszkodzenie nerwów i naczyń krwionośnych
Kolano to obszar bogato unerwiony i unaczynniony. Podczas wstrzyknięcia igła musi przejść przez różne warstwy tkanek, co stwarza ryzyko mechanicznego uszkodzenia struktur anatomicznych. Przypadkowe nakłucie nerwu objawia się ostrym, przeszywającym bólem promieniującym w dół lub w górę nogi, czasem z towarzyszącym uczuciem mrowienia czy drętwienia.
Większość takich uszkodzeń jest przejściowa – nerw regeneruje się samoczynnie w ciągu kilku tygodni. Jednak w rzadkich przypadkach dochodzi do trwałego uszkodzenia, skutkującego przewlekłymi zaburzeniami czucia lub osłabieniem mięśni. Ryzyko to wzrasta, gdy zabieg wykonuje osoba mało doświadczona lub bez kontroli ultrasonograficznej.
Uszkodzenie naczynia krwionośnego zazwyczaj kończy się na powstaniu krwiaka – bolesnej, pulsującej struktury pod skórą lub głębiej w tkankach. Większe krwiaki mogą uciskać okoliczne nerwy i naczynia, potęgując dolegliwości. Czasem wymagają nakłucia i ewakuacji zgromadzonej krwi.
Nasilenie stanu zapalnego
Paradoksalnie, terapia mająca łagodzić przewlekły stan zapalny może go czasowo zaostrzyć. Osocze bogatopłytkowe zawiera liczne czynniki wzrostu i cytokiny prozapalne, które – choć długofalowo pobudzają regenerację – w pierwszej fazie mogą wywołać gwałtowną reakcję zapalną.
U niektórych pacjentów kolano staje się na tyle opuchnięte i bolesne, że przypomina zaostrzenie zapalenia stawów. Pojawia się gorąco, zaczerwienienie, ograniczenie ruchomości. Ten stan może trwać od kilku dni do dwóch tygodni. Szczególnie narażone są osoby z aktywnym zapaleniem stawów, u których układ odpornościowy jest już nadpobudliwy.
Problem w tym, że trudno odróżnić „normalną” reakcję zapalną od zakażenia czy innego powikłania. Jeśli objawy nie zaczynają ustępować po 3-4 dniach lub nasilają się pomimo stosowania zimnych okładów i odpoczynku, konieczna jest konsultacja lekarska.
Zwapnienia i zmiany strukturalne
Długofalowe skutki uboczne są trudniejsze do oceny, bo wymagają czasu i systematycznych obserwacji. Pojawiają się doniesienia o powstawaniu zwapnień wokół miejsca iniekcji – drobnych złogów wapnia w tkankach miękkich lub w obrębie stawu. Mogą one powodować uporczywy dyskomfort, trzeszczenie podczas ruchów i ograniczenie ruchomości.
Mechanizm powstawania zwapnień nie jest do końca jasny. Prawdopodobnie wiąże się z nadmierną stymulacją komórek budujących tkankę kostną lub z nieprawidłową odpowiedzią na czynniki wzrostu zawarte w osoczu. Ryzyko wzrasta przy wielokrotnych iniekcjach w to samo miejsce.
Badania pokazują, że zwapnienia pojawiają się u około 2-5% pacjentów po terapii PRP, zwykle po 6-12 miesiącach od zabiegu.
Brak efektu terapeutycznego jako skutek uboczny
Choć nie jest to skutek uboczny w klasycznym rozumieniu, brak poprawy po terapii to realne ryzyko, które należy uwzględnić. Skuteczność zastrzyków z osocza w leczeniu problemów z kolanem waha się w badaniach od 30% do 80%, w zależności od rodzaju schorzenia i metodologii badania.
Dla pacjenta, który przeszedł bolesny zabieg, poniósł koszty (często znaczne, bo terapia rzadko jest refundowana) i poświęcił czas na rekonwalescencję, brak efektu to poważne rozczarowanie. Gorzej, jeśli w tym czasie zaniedbano inne, potencjalnie skuteczniejsze metody leczenia.
Szczególnie niska skuteczność obserwowana jest w zaawansowanej chorobie zwyrodnieniowej stawu, gdzie chrząstka jest już znacznie zniszczona. W takich przypadkach żadne osocze nie odbuduje utraconych struktur – może co najwyżej nieznacznie złagodzić objawy.
Jak minimalizować ryzyko powikłań
Wybór doświadczonego specjalisty to podstawa. Lekarz wykonujący setki zabiegów rocznie ma wypracowane procedury i precyzję, która znacząco redukuje ryzyko uszkodzenia struktur anatomicznych. Warto pytać o liczbę wykonanych zabiegów i powikłania, jakie obserwował w swojej praktyce.
Wykonywanie iniekcji pod kontrolą USG zwiększa bezpieczeństwo i skuteczność. Lekarz widzi dokładnie, gdzie znajduje się końcówka igły, może omijać naczynia i nerwy oraz upewnić się, że osocze trafia we właściwe miejsce. Koszt może być wyższy, ale różnica w komforcie i bezpieczeństwie jest znacząca.
Przestrzeganie zaleceń porejekcyjnych to klucz do gładkiego przebiegu rekonwalescencji. Pierwsze 48 godzin to okres, gdy należy:
- Ograniczyć obciążenie stawu – unikać długiego chodzenia, schodzenia po schodach, dźwigania
- Stosować zimne okłady (nie dłużej niż 15 minut na raz) dla złagodzenia bólu i obrzęku
- Unikać leków przeciwzapalnych (NLPZ), które mogą zaburzyć proces regeneracji
- Obserwować miejsce wkłucia pod kątem objawów zakażenia
Szczera rozmowa o stanie zdrowia przed zabiegiem pozwala lekarzowi ocenić indywidualne ryzyko. Cukrzyca, przyjmowane leki (szczególnie immunosupresyjne czy przeciwzakrzepowe), przebyte zakażenia stawów – wszystkie te informacje wpływają na decyzję o wykonaniu zabiegu i sposób jego przeprowadzenia.
Zastrzyki z osocza nie są uniwersalnym rozwiązaniem dla każdego problemu z kolanem. Najlepsze efekty obserwuje się w łagodnych do umiarkowanych zmianach zwyrodnieniowych, uszkodzeniach ścięgien i więzadeł czy przewlekłych stanach zapalnych. W zaawansowanych przypadkach, gdy staw jest znacznie zniszczony, inne metody leczenia mogą być skuteczniejsze i bezpieczniejsze.